درمان بی خوابی مزمن
فهرست مطالب
- درمان بی خوابی مزمن با منشأ عصبی: علل، علائم و راهکارهای مؤثر
- تعریف بی خوابی مزمن با منشأ عصبی
- تفاوت بی خوابی عصبی با انواع دیگر بی خوابی
- علتهای بی خوابی عصبی
- علائم بی خوابی با منشأ عصبی
- چه افرادی در معرض بی خوابی عصبی هستند؟
- تأثیر اختلالات روانپزشکی در بی خوابی مزمن
- نقش اختلالات نورولوژیک در بی خوابی
- ارزیابی و تشخیص پزشکی بی خوابی عصبی
- بهترین روشهای علمی برای درمان بی خوابی با منشأ عصبی
- نقش تغذیه، ورزش و سبک زندگی در درمان بی خوابی
- درمان بی خوابی با تحریک مغناطیسی مکرر مغز (rTMS)
- سوالات متداول درباره درمان بی خوابی با rTMS
- لینک منابع مقاله
- تحقیقات آینده در زمینه درمان بی خوابی با rTMS
- جمعبندی و توصیههای نهایی
درمان بی خوابی مزمن با منشأ عصبی: علل، علائم و راهکارهای مؤثر
بی خوابی یکی از شایعترین اختلالات خواب است که میتواند منشأ عصبی داشته باشد. در این مقاله جامع، به بررسی کامل علل، نشانهها، انواع و مهمترین روشهای درمان بی خوابی با منشأ عصبی میپردازیم. با ما همراه باشید تا بهصورت علمی و دقیق، راههای مقابله با این اختلال مزمن را بیاموزید.

بی خوابی مزمن عصبی
تعریف بی خوابی مزمن با منشأ عصبی
بیخوابی مزمن به وضعیتی گفته میشود که در آن فرد حداقل سه شب در هفته و بهمدت بیش از سه ماه، دچار مشکل در شروع خواب، تداوم خواب یا کیفیت خواب میشود. وقتی این بیخوابی ناشی از اختلالات سیستم عصبی یا مغز باشد، آن را بیخوابی با منشأ عصبی مینامند. چنین بیخوابیهایی معمولاً به دلیل اختلال در مسیرهای انتقالدهندههای عصبی، التهاب مغزی یا بیماریهای نورولوژیک ایجاد میشوند. درمان بیخوابی در این موارد نیازمند رویکردهای تخصصی و چندجانبه است.
تفاوت بی خوابی عصبی با انواع دیگر بی خوابی
بی خوابی ممکن است علتهای مختلفی داشته باشد؛ از جمله اضطراب، مصرف دارو، تغییر سبک زندگی یا عوامل محیطی. اما بی خوابی عصبی معمولاً با بیماریهای سیستم اعصاب مرکزی مانند پارکینسون، صرع، اماس یا حتی ضربههای مغزی همراه است. تفاوت کلیدی در این است که در نوع عصبی، مغز در تنظیم ریتم شبانهروزی یا تولید ملاتونین دچار مشکل است. برای درمان بی خوابی در چنین مواردی، معمولاً مداخلات پزشکی و نورولوژیک مؤثرتر هستند تا راهکارهای عمومی مثل داروهای خوابآور یا مراقبه.
علتهای بی خوابی عصبی
علتهای عصبی بی خوابی متنوع هستند. برخی از شایعترین آنها عبارتند از:
- اختلال در ترشح انتقالدهندههای عصبی مانند سروتونین یا GABA
- آسیبهای مغزی (مثل سکته یا ضربه مغزی)
- اختلالات نورودژنراتیو (مثل آلزایمر یا پارکینسون)
- بیماریهای التهابی سیستم عصبی مرکزی
- صرع یا تشنجهای شبانه
درک دقیق علت، کلید انتخاب روش مؤثر برای درمان بی خوابی است.
علائم بی خوابی با منشأ عصبی
برخی از علائم این نوع بی خوابی عبارتند از:
- بیدار شدن مکرر در طول شب
- ناتوانی در خوابیدن علیرغم خستگی
- احساس ناآرامی در مغز هنگام شب
- اختلال در تمرکز روزانه
- بیحوصلگی و تحریکپذیری مزمن
تشخیص دقیق علائم میتواند کمک کند تا درمان بی خوابی با منشأ عصبی به درستی انجام گیرد.
چه افرادی در معرض بی خوابی عصبی هستند؟
گروههایی که بیشتر در معرض این نوع بی خوابی قرار دارند عبارتند از:
- بیماران مبتلا به پارکینسون، آلزایمر یا اماس
- افراد با سابقه آسیب مغزی یا سکته
- افرادی که بهتازگی دچار استرس شدید عصبی شدهاند
- سالمندان با تحلیل سیستم عصبی مرکزی
- بیماران با صرع کنترلنشده
برای این گروهها، درمان بی خوابی به شیوههای اختصاصی و غیر دارویی اهمیت بیشتری دارد.
تأثیر اختلالات روانپزشکی در بی خوابی مزمن
اختلالاتی مانند اضطراب، افسردگی، وسواس یا PTSD میتوانند با سازوکارهای عصبی خاص خود موجب بی خوابی شوند. در این حالت، حتی زمانی که بیماری روانپزشکی در حال کنترل است، بی خوابی ادامه دارد. استفاده از رواندرمانی، دارودرمانی یا تحریک مغز میتواند در درمان بی خوابی ناشی از اختلالات روانپزشکی مؤثر باشد. در کلینیکهای تخصصی مغز و اعصاب، ترکیب رویکردهای نورولوژیک و روانپزشکی برای درمان بی خوابی نتایج بسیار مطلوبی داشته است.
نقش اختلالات نورولوژیک در بی خوابی
بیماریهای نورولوژیک تأثیر مستقیم بر خواب دارند. برای مثال:
- پارکینسون: باعث اختلال در تنظیم حرکات شبانه و رؤیاهای شدید میشود.
- آلزایمر: ریتم شبانهروزی را بههم میریزد.
- اماس: با درد مزمن و اختلالات عصبی همراه است.
- صرع: باعث بروز تشنجهای شبانه و قطع خواب میشود.
در این شرایط، صرفاً استفاده از داروهای خوابآور کافی نیست. باید با متخصص مغز و اعصاب مشورت کرد تا درمان بی خوابی متناسب با بیماری عصبی انجام شود.
ارزیابی و تشخیص پزشکی بی خوابی عصبی
تشخیص بی خوابی با منشأ عصبی نیاز به بررسی جامع دارد:
- معاینه نورولوژیک کامل
- نوار مغزی (EEG)
- تست خواب شبانه (پلیسومنوگرافی)
- بررسی وضعیت روانپزشکی
- آزمایشهای عملکرد مغزی
تشخیص دقیق، گام اول در درمان بی خوابی است. در صورت تشخیص صحیح، درمان میتواند هدفمند و موفق باشد.
بهترین روشهای علمی برای درمان بی خوابی با منشأ عصبی
درمان بی خوابی با منشأ عصبی یک فرآیند چندمرحلهای است. برخی از مؤثرترین روشها شامل:
- داروهای تنظیمکننده خواب اختصاصی (مثل آگونیستهای ملاتونین)
- CBT-I یا درمان شناختی رفتاری بی خوابی
- نوروفیدبک
- rTMS یا تحریک مغناطیسی مغز
- تنظیم ریتم شبانهروزی با نوردرمانی
استفاده همزمان از روشهای بالا در کلینیکهای تخصصی باعث بهبود کیفیت خواب و درمان بی خوابی مزمن شده است.
نقش تغذیه، ورزش و سبک زندگی در درمان بی خوابی
هرچند منشأ بی خوابی عصبی است، اما سبک زندگی نقش مکمل دارد. برخی نکات مهم:
- پرهیز از مصرف کافئین و نیکوتین شبانه
- ورزش روزانه سبک
- رژیم غذایی حاوی تریپتوفان، منیزیم، و ویتامین B6
- دوری از نور آبی قبل از خواب
- مدیتیشن و تکنیکهای تنفس عمیق
رعایت این موارد میتواند تأثیر درمان بی خوابی را بهطور چشمگیری افزایش دهد.
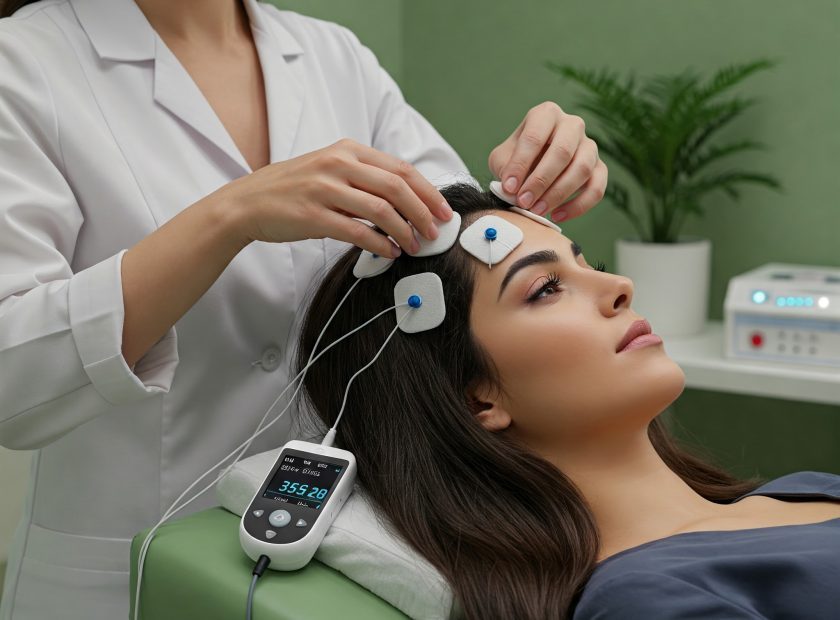
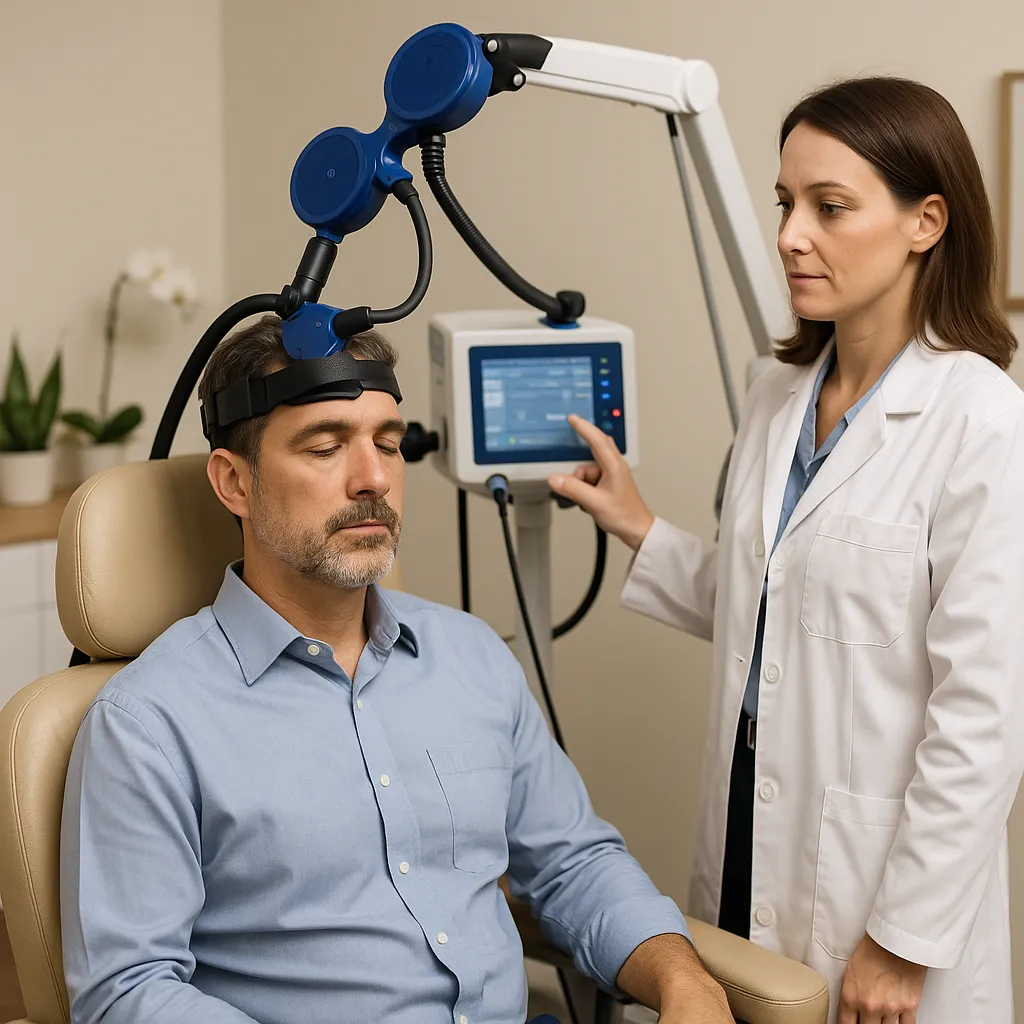
درمان بی خوابی با تحریک مغناطیسی مکرر مغز (rTMS)
rTMS یکی از جدیدترین و علمیترین روشهای درمان بی خوابی است، بهویژه برای مواردی با منشأ عصبی. این روش با استفاده از میدانهای مغناطیسی به تنظیم فعالیت نواحی خاصی از مغز کمک میکند. فواید rTMS در درمان بی خوابی:
- غیرتهاجمی و بدون درد
- بدون نیاز به دارو
- تنظیم امواج مغزی مرتبط با خواب
- اثربخشی بالا در بیماران با پارکینسون، افسردگی و اضطراب
بی خوابی مزمن یکی از شایعترین اختلالات خواب است که با دشواری در بهخواب رفتن، بیدار شدنهای مکرر در طول شب، یا بیدار شدن زودهنگام و ناتوانی در بازگشت به خواب مشخص میشود. این اختلال ممکن است ماهها یا حتی سالها ادامه یابد و به شدت کیفیت زندگی فرد را کاهش دهد. در سالهای اخیر، استفاده از تحریک مغناطیسی مکرر مغز (rTMS) بهعنوان روشی نوین و مؤثر برای درمان بی خوابی مزمن مورد توجه پژوهشگران و پزشکان قرار گرفته است.
درمان بی خوابی با rTMS معمولاً بر تنظیم فعالیت قشر پیشپیشانی مغز متمرکز میشود؛ ناحیهای که در تنظیم خلق، اضطراب و بیداری نقش کلیدی دارد. در بسیاری از بیماران مبتلا به بی خوابی مزمن، فعالیت این ناحیه بیشفعال یا نامتعادل است که منجر به افزایش تحریکپذیری عصبی در زمانهایی میشود که باید مغز آرام باشد. با اعمال تحریک مغناطیسی با فرکانس پایین به این ناحیه، میتوان فعالیت مغز را تنظیم و محیط مناسبی برای خواب ایجاد کرد.
مطالعات بالینی نشان دادهاند که جلسات مکرر rTMS میتواند به کاهش قابلتوجه در زمان بهخواب رفتن، کاهش بیداریهای شبانه، و افزایش کیفیت کلی خواب منجر شود. بسیاری از بیماران گزارش دادهاند که پس از چند هفته درمان، الگوی خوابشان طبیعیتر شده و احساس شادابی بیشتری در روز دارند.
یکی از مزایای مهم rTMS برای درمان بی خوابی مزمن، غیرتهاجمی بودن، بدون درد بودن و بدون نیاز به مصرف داروهای خوابآور است؛ داروهایی که اغلب با عوارض جانبی، وابستگی و کاهش اثربخشی در طول زمان همراه هستند.
در مجموع، rTMS گزینهای نویدبخش برای افرادی است که از بی خوابی مزمن رنج میبرند و به درمانهای دارویی پاسخ مطلوبی نشان ندادهاند. بهویژه برای بیمارانی که بی خوابی آنها با افسردگی یا اضطراب همراه است، این روش میتواند دو هدف درمانی را بهطور همزمان پوشش دهد.
سوالات متداول درباره درمان بی خوابی با rTMS
۱. آیا درمان بی خوابی با rTMS ایمن است؟
بله، rTMS یک روش غیرتهاجمی، بدون درد و با عوارض جانبی بسیار کم است. تاکنون هیچ مورد جدی از آسیب مغزی یا وابستگی گزارش نشده است.
۲. چند جلسه rTMS برای درمان بی خوابی لازم است؟
معمولاً بین ۱۵ تا ۳۰ جلسه برای مشاهده اثرات پایدار پیشنهاد میشود، اما بسته به شدت بی خوابی و شرایط فرد، این عدد میتواند تغییر کند.
۳. آیا rTMS برای همه افراد مبتلا به بی خوابی مناسب است؟
اگرچه بیشتر بیماران میتوانند از این روش بهرهمند شوند، افرادی با سابقه صرع، ایمپلنتهای فلزی در جمجمه یا مشکلات جدی نورولوژیک باید قبل از شروع درمان ارزیابی شوند.
۴. اثرات درمان تا چه مدت باقی میماند؟
در بسیاری از موارد، بهبود کیفیت خواب تا چند ماه پس از پایان درمان باقی میماند. جلسات نگهدارنده نیز میتواند اثربخشی را طولانیتر کند.
۵. آیا rTMS جایگزین داروهای خواب میشود؟
برای برخی بیماران بله، و برای برخی دیگر بهعنوان مکمل دارویی کاربرد دارد. بسیاری از افراد پس از درمان موفق با rTMS، نیاز کمتری به دارو دارند یا مصرف آن را قطع میکنند.
۶. چقدر طول میکشد تا rTMS اثر کند؟
در اغلب بیماران، بهبود در هفته دوم یا سوم درمان ظاهر میشود، اگرچه برخی افراد پاسخ سریعتری دارند.
۷. آیا این روش تحت پوشش بیمه قرار میگیرد؟
در برخی کشورها، بله. اما در ایران اغلب بیمهها فعلاً هزینه درمان بی خوابی با rTMS را پوشش نمیدهند.
۸. آیا این درمان برای کودکان یا سالمندان قابل استفاده است؟
درمان بی خوابی با rTMS برای بزرگسالان تأیید شده است. برای کودکان و سالمندان نیاز به ارزیابی دقیقتری توسط پزشک متخصص وجود دارد.
۹. چه کسانی نباید از rTMS استفاده کنند؟
افرادی با سابقه تشنج، ایمپلنتهای مغناطیسی، یا بارداری پیشرفته باید با احتیاط بیشتری بررسی شوند.
۱۰. آیا امکان برگشت بی خوابی پس از درمان وجود دارد؟
در مواردی، بهویژه در صورت بازگشت عوامل استرسزا یا عدم رعایت بهداشت خواب، بی خوابی میتواند بازگردد. درمانهای نگهدارنده یا دورههای مجدد rTMS میتواند کمککننده باشد.
۱۱. آیا این روش عوارض دارد؟
عوارض rTMS معمولاً محدود به سردرد خفیف، احساس سوزنسوزن شدن در پوست سر یا خستگی کوتاهمدت هستند.
۱۲. آیا rTMS برای بی خوابی ناشی از افسردگی مؤثر است؟
بله، rTMS همزمان میتواند در درمان افسردگی و بی خوابی مؤثر باشد و از نظر علمی ثابت شده که باعث بهبود هر دو حالت میشود.
۱۳. آیا نیاز به بستری شدن دارد؟
خیر، rTMS به صورت سرپایی انجام میشود و پس از هر جلسه، فرد میتواند به فعالیت روزمره خود ادامه دهد.
۱۴. آیا نیاز به آمادگی خاصی برای شروع درمان هست؟
خیر، فقط کافی است توسط پزشک متخصص نورولوژی یا روانپزشک ارزیابی اولیه شوید و شرایط پزشکی شما بررسی گردد.
۱۵. آیا میتوان rTMS را با روشهای دیگر درمانی ترکیب کرد؟
بله، درمان بی خوابی با rTMS را میتوان همزمان با رواندرمانی، تغییر سبک زندگی و تکنیکهای آرامسازی استفاده کرد.
لینک منابع مقاله
در نگارش این مقاله از منابع علمی و معتبر جهانی استفاده شده که بهطور مستقیم به بررسی اثربخشی و ایمنی rTMS در درمان بی خوابی پرداختهاند. برای مطالعه بیشتر میتوانید به لینکهای زیر مراجعه کنید:
- American Academy of Sleep Medicine (AASM):
https://aasm.org - ClinicalTrials.gov – Insomnia and rTMS Studies:
https://clinicaltrials.gov/ct2/results?cond=Insomnia&term=rtms - National Institutes of Health (NIH) – Sleep Research:
https://www.ninds.nih.gov/health-information/disorders/sleep - Journal of Clinical Sleep Medicine – TMS for Insomnia:
https://jcsm.aasm.org - ScienceDirect – Effects of rTMS on Sleep Architecture:
https://www.sciencedirect.com/science/article/abs/pii/S1389945719303456 - PubMed – Meta-analysis of rTMS for Insomnia:
https://pubmed.ncbi.nlm.nih.gov/35452123/ - Harvard Medical School – Non-drug insomnia treatments:
https://www.health.harvard.edu/mind-and-mood/non-drug-treatments-for-insomnia - Mayo Clinic – TMS Therapy Overview:
https://www.mayoclinic.org/tests-procedures/transcranial-magnetic-stimulation/about/pac-20384625
تحقیقات آینده در زمینه درمان بی خوابی با rTMS
با گسترش روزافزون پژوهشها در حوزه علوم اعصاب و خواب، آینده درمان بی خوابی با rTMS بسیار امیدوارکننده به نظر میرسد. پژوهشهای آینده در چند مسیر مهم در حال گسترش هستند:
اول، مطالعات در حال بررسی شخصیسازی درمان هستند. این تحقیقات تلاش میکنند تا الگوهای مغزی خاص هر فرد را تحلیل کرده و پروتکل تحریک را دقیقاً متناسب با آن تنظیم کنند. به این ترتیب، پاسخ به درمان میتواند بهمراتب بهتر، سریعتر و با ماندگاری بالاتری همراه باشد.
دوم، پژوهشگران بهدنبال ترکیب rTMS با سایر روشهای نوروتراپی مانند نوروفیدبک، تحریک الکتریکی فراجمجمهای (tDCS) و بیوفیدبک هستند. این ترکیبها ممکن است اثرات درمانی را تقویت کرده و برای بی خوابی های مقاوم به درمان دارویی راهحل مناسبی فراهم کنند.
سوم، حوزه هوش مصنوعی در حال ورود به زمینه تحلیل دادههای خواب و EEG بیماران مبتلا به بی خوابی است. این فناوریها میتوانند به طراحی پروتکلهای تطبیقی rTMS کمک کنند که به صورت خودکار شدت و محل تحریک را براساس پاسخ مغز در جلسات قبلی تنظیم میکنند.
چهارم، محققان به دنبال کشف اثرات rTMS در بی خوابی ناشی از شرایط خاص مانند PTSD، سندرم پای بیقرار، و دردهای مزمن هستند. این شرایط اغلب با اختلال خواب همراهاند و ممکن است با تحریک هدفمند مغزی بهبود یابند.
در نهایت، مطالعات بزرگمقیاس چندمرکزی و کارآزماییهای بالینی بینالمللی برای تعیین دقیق دوز، فرکانس و محل تحریک در حال انجام است. نتایج این تحقیقات میتواند به شکلگیری راهنماهای بالینی استاندارد برای درمان بی خوابی با rTMS منجر شود.
بنابراین، آینده درمان بی خوابی با rTMS نهتنها روشن، بلکه در حال حرکت بهسمت اثربخشی بیشتر، شخصیسازی درمان و ارتقاء کیفیت خواب بیماران در سطحی عمیقتر و ماندگارتر است.

درمان بی خوابی
جمعبندی و توصیههای نهایی
بی خوابی با منشأ عصبی، مشکلی پیچیده اما قابل درمان است. تشخیص دقیق علت، بررسیهای تخصصی و استفاده از روشهای علمی مانند rTMS، CBT و نوروفیدبک میتواند راه نجات بیماران باشد. کلینیک تخصصی مغز و اعصاب دکتر امینزاده، با بهرهگیری از تجهیزات پیشرفته و کادر متخصص، آماده ارائه خدمات حرفهای در زمینه درمان بی خوابی است. اگر شما یا عزیزانتان با این مشکل دستوپنجه نرم میکنید، وقت آن رسیده که قدمی برای درمان بردارید.
در کلینیک تخصصی دکتر امینزاده در مشهد، درمان بی خوابی با rTMS تحت پروتکلهای علمی جهانی انجام میشود.
✅ «پایانی آرام برای شبهای بیخواب؛ درمان بیخوابی مزمن با فناوری پیشرفته rTMS در کلینیک دکتر امینزاده.»
👥 اگر نگران عزیزتان هستید:
📞 همین امروز با کلینیک دکتر امینزاده تماس بگیرید
🧠 مشاوره تخصصی و تستهای حافظه انجام دهید
🔬 ببینید آیا rTMS برای شما یا عزیزتان مناسب است یا خیر
✨ مشاوره تخصصی و نوبتگیری آسان
📍 آدرس: مشهد، احمدآباد، نبش قائم 17
📱 تلفن نوبتدهی: 05138411155
🌐 وبسایت: درمانگاه تخصصی مغز و اعصاب و روان دکتر امین زاده
🎯ما در کنار شما هستیم تا بدون درد، زندگی را دوباره تجربه کنید.
💡 برای ارزیابی تخصصی ، همین حالا با درمانگاه تخصصی مغز و اعصاب و روان دکتر امینزاده در مشهد نوبت یا تماس بگیرید .
آیندهی سلامت روان شما از همین امروز شروع میشود.